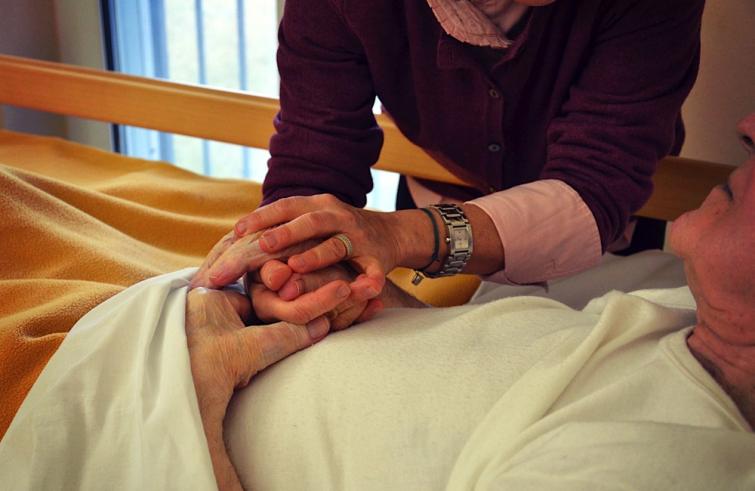
Non chiedere mai ad un malato terminale: “Come stai?” e neppure dire “ti capisco” o “abbi pazienza”. Meglio chiedere: “Come posso aiutarti?” oppure: “Come è andata la notte?”. Queste persone non ci chiedono una risposta ma la condivisione di una verità e il loro dolore ha bisogno di spazio, di essere ascoltato e magari anche urlato. E rispettato perché, come dice il piccolo principe nell’omonimo romanzo di Saint-Exupéry,
“è talmente misterioso il mondo delle lacrime!”.
Ne è convinto don Carlo Abbate, da 14 anni cappellano a Roma dell’hospice Villa Speranza (Asl Roma1), struttura residenziale con 30 posti letto nella quale vengono accolte circa 450 persone l’anno, che nell’ambito della Giornata di studio per assistenti spirituali e cappellani degli hospice, promossa ieri a Roma dall’Ufficio nazionale per la pastorale della salute della Cei, ha offerto un importante contributo sui modelli di assistenza e accompagnamento al morente.
Introducendo i lavori, il direttore dell’Ufficio don Massimo Angelelli ha chiarito che, anche se da alcuni erroneamente paragonata all’eutanasia,
“la sedazione palliativa profonda non è assolutamente un atto eutanasico”,
sgombrando così il campo da ogni possibile equivoco tra sedazione profonda – trattamento sanitario previsto dalle legge sulle cure palliative per consentire ad un paziente in fase terminale di non provare dolore quando ogni altro trattamento farmacologico risulta ormai inefficace – ed atti eutanasici volti a procurare la morte. Nel corso della giornata si sono susseguiti, oltre a quello di don Abbate, gli interventi di don Mario Cagna, assistente spirituale/religioso nell’hospice di Chiavari, e Guido Miccinesi, psichiatra, epidemiologo, diacono della diocesi di Firenze e responsabile regionale della pastorale della salute. Abbiamo raccolto le loro voci.
“Noi cappellani di hospice – racconta don Abbate al Sir – ci troviamo a combattere con il tempo che sta per finire che genera paura; con il tempo che rimane che genera ansia; insomma con un mix di emozioni, dolore, fragilità e sofferenza. Molte, e dolorose, le domande o le esclamazioni di chi sa di essere giunto all’ultimo miglio:
“Che ho fatto di male? Perché proprio a me? E’ questa la bontà di Dio?
Dio mi ha abbandonato! Sto scontando le mie colpe! Non ho più tempo! Ho paura! E dopo?”. Che fare? “Imparare – risponde il sacerdote – a stare accanto senza atteggiamenti clericali; senza dire ‘ti capisco’, che non è vero perché non sto vivendo quello che loro stanno vivendo, o ‘bisogna avere pazienza’ o, peggio, ‘per entrare in paradiso bisogna prendere la propria croce”. Occorre piuttosto “ascoltare il pianto, la rabbia, lo sfogo; se possibile incoraggiare il dialogo a ma non avere paura del silenzio se chi abbiamo di fronte ci chiede semplicemente di stargli vicino”. Ma neanche del rifiuto perché “certe reazioni non sono rivolte a noi”. Don Abbate ricorda la visita all’hospice, due anni fa, di Papa Francesco. “Gli dissi: io qui celebro 30 messe al giorno;
ogni letto è un altare e su ogni letto c’è quel Cristo crocifisso che noi tentiamo di portare ad ogni persona”.
Occorre, chiosa, “partire dalla dimensione orizzontale per arrivare eventualmente a quella verticale, ognuno secondo la propria fede”. In 14 anni don Abbate ha seguito quasi 6.700 persone, eppure il mistero della morte “umanamente fa paura, come ha fatto paura a Gesù nell’orto dei Getsemani. Per questo, oltre ad una seria formazione, occorre “avere compagni di viaggio con cui confrontarsi”.
“Quando c’è una sofferenza legata alla salute, viene ferita tutta la persona, anche nella sua dimensione spirituale”, e per chi crede “cambia il rapporto con Dio”, afferma don Mario Cagna. Non basta “curare i sintomi del dolore fisico; occorre farsi carico della sofferenza di chi sta vivendo un percorso di difficile accettazione della propria situazione. Magari c’è un rapporto problematico con qualcuno, oppure non riesce a perdonare o a perdonarsi”. E l’aspetto della spiritualità “emerge talvolta in modo più forte, ricco e profondo con l’indebolimento della persona e la percezione dell’avvicinamento alla morte”. Ogni malato lo sente in modo differente; per questo
“nelle cure palliative si lavora in modo sartoriale, sono cucite su misura addosso ad ogni singolo individuo”
e “ogni figura professionale, al di là delle proprie competenze, non può prescindere dal mettersi in gioco”. Don Cagna spiega che per raccogliere una “storia” spirituale esiste un modello, indicato con l’acronimo Fici, “ancora un po’ rozzo ma che può aiutare a formulare una ‘diagnosi’ spirituale. Nel gruppo con il quale lavoro sta diventando ‘cultura’; è importante dargli una valenza scientifica”. Per il sacerdote, talvolta “sono il lavoro, i gesti legati al lavoro precedente alla malattia, a permettere al paziente di connettersi con se stesso”. Importante, se possibile, creare le condizioni perché possano ancora “rimettere le mani in pasta”. E incentivare la presenza in hospice dei familiari e anche degli animali domestici.

Per Guido Miccinesi, “è fondamentale incoraggiare il processo di cura spirituale all’interno del sistema di cure palliative dandone una migliore definizione professionale”. La Società italiana cure palliative (Sicp), spiega al Sir, “ha elaborato dei core curriculum (documenti contenenti la definizione precisa, completa e puntuale di tutto ciò che è necessario per raggiungere conoscenze, abilità e competenze richieste da una determinata professione, ndr) in cui si definiscono aspetti fondanti delle cure palliative ma mancava quello sulla spiritualità e mi è stato chiesto di elaborarlo dal punto di vista dell’assistenza”. Fondamentale “il riferimento ad un linguaggio internazionale che definisca in maniera chiara che cosa è la spiritualità”, ma il documento sottolinea inoltre quanto “in un momento in cui le decisioni del paziente e della famiglia diventano importanti, l’assistenza spirituale dà quello spazio mentale, del cuore e di comunicazione per assumere le decisioni giuste, fossero anche irreversibili”. Contenuti del core curriculum anche il rapporto tra spiritualità, bioetica, psicologia e religione; le problematiche particolari dell’età pediatrica; le competenze necessarie all’assistenza spirituale in cure palliative e le indicazioni per costruire programmi formativi”. Parola chiave “compassione” come modo di essere, disponibilità ad esserci e ascoltare la sofferenza dell’altro senza averne paura”.














